1. Introdução
O sistema linfático é uma via unidirecional que trabalha em conjunto com o sistema circulatório. Enquanto o sistema circulatório transporta sangue para todo o organismo, o sistema linfático é sua última ramificação, transportando o excesso de líquido e toxinas acumuladas nos espaços intersticiais, promovendo o equilíbrio na circulação do organismo. O sistema linfático é formado por capilares linfáticos, vasos pré-coletores, vasos coletores, troncos linfáticos, ductos linfáticos e linfonodos ou gânglios linfáticos. Todos estes componentes em conjunto tem a função de filtrar e absorver a linfa, para garantir a homeostasia, eliminando do interstício parte das substâncias originadas pelo metabolismo celular, restos celulares e microorganismos (Borges, 2006, p. 344; Valinote et al, 2013).
O linfedema é gerado pela ineficiência do sistema linfático, influenciado por fatores como a diminuição da pressão osmótica das proteínas, obstrução dos vasos linfáticos, aumento da pressão hidrostática ou amento da permeabilidade capilar. É uma alteração de quadro crônico e progressivo, que pode dar-se devido anomalias que causam deficiência na formação vascular linfática, ou ainda por um incidente de trombose venosa profunda, insuficiência venosa crônica, traumas, úlceras ou danos pós-operatórios. A disfunção congênita no sistema linfático é classificada como linfedema primário, já as disfunções ocasionadas por danificação dos gânglios linfáticos como linfedema secundário.
O edema é caracterizado pelo aumento anormal de fluído acumulado no espaço intersticial ou no interior das próprias células, gerado por patologias sistêmicas ou venosas decorrente de alterações nas forças fisiológicas que controlam o movimento dos fluídos ao longo do leito capilar, pois o deslocamento dos fluídos necessita da permeabilidade da parede capilar, pela diferença entre a pressão hidrostática e oncótica.
A mastectomia parcial ou total é um procedimento cirúrgico que pode vir acompanhado da linfadenectomia axilar parcial ou total, caracterizado pelo retirada dos gânglios linfáticos. Na mastectomia total, comumente é realizada a linfadenectomia axilar total (LAT), junto com a extração do músculo peitoral maior e menor, e glândulas mamárias, diferente da mastectomia parcial que retira glândulas mamárias, aponeurose do músculo peitoral maior, podendo ou não retirar totalmente os gânglios linfáticos. Decorrente da retirada dos gânglios linfáticos juntamente com a radioterapia axilar e mobilidade do membro superior, ocorre o linfedema no membro superior do lado homolateral à cirurgia (Leal et al., 2011; Begagnol; Dias, 2009).
Normalmente, o linfedema que ocorre no pós-operatório de mastectomia encontra-se na fase I, onde os sulcos estão presentes, sendo considerada reversível ou na fase II, em que, progredindo fica mais forte, fibrótico com ausência de sulcos e não irreversível. A incidência é de 20% a 30% de ocorrência de linfedema na pós mastectomia (Da Luz; Lima, 2011).
A Drenagem Linfática Manual (DLM) é uma técnica de massagem que atua no sistema linfático através de manobras na superfície da pele realizadas de forma harmônica, lenta e rítmica no sentido da anatomia e fisiologia do sistema linfático, favorecendo o fluxo linfático alterado, sem causar qualquer desconforto ao paciente (Tacani et al., 2011).Para realização da técnica podem ser utilizados métodos como de Leduc, Vodder e Godoy. A utilização da técnica evidencia a diminuição de edema e linfedemas por facilitação dos fluídos no espaço intersticial por meio da anastomose, proporcionando o equilíbrio das pressões hidrostática e tissulares. Logo após a realização da DLM, deve ser empregada a terapia compressiva, que tem como objetivo a redução do linfedema e manutenção dos efeitos obtidos pela DLM. Posteriormente o tratamento é continuado com a recomendação de meias mais fortes, acima de 40 mmHg, a fim de conservar os benefícios conseguidos pela DLM (Sobreira, 2006).
No pós-operatório da mastectomia, a fisioterapia tem papel importante iniciando-se desde a fase pós-hospitalar até a fase tardia. O tratamento fisioterapêutico abrange um protocolo extenso e bem elaborado para prevenção e diminuição de linfedema. Apesar de todas as técnicas serem de suma importância, a DLM é a única técnica que se pode iniciar no pós-operatório remoto, e mantém seu destaque mesmo associado a outros métodos no tratamento avançado.
O objetivo principal da técnica da DLM no pós-operatório de mastectomia consiste na máxima redução de volume do membro superior do lado afetado, ainda com a melhora funcional e estética do mesmo. Pode-se notar imediatamente uma diferença significativa durante a manobra de DLM. Sua utilização é realizada normalmente em 45 minutos, no qual se observa um amolecimento e diminuição do local e regiões proximais, através da inspeção e palpação, demonstrando que porções do excesso de líquido foram eliminados (Da Luz; Lima, 2011).
2. Objetivo
Este estudo tem o objetivo de revisar bibliografias, a fim de analisar os benefícios da DLM no pós-operatório de mastectomia, bem como a sua importância para redução do linfedema e manutenção da qualidade de vida de pacientes pós mastectomizados.
3. Metodologia
Foi realizado um levantamento bibliográfico em português, de artigos relacionados ao comprometimento do sistema linfático no pós-operatório de mastectomia em mulheres bem como seu tratamento utilizando a DLM. Trata-se de uma revisão de literatura, em artigos entre os anos 2004 a 2014 da base de dados SCIELO e LILACS, por meio de palavras chaves: sistema linfático, drenagem linfática manual, drenagem linfática manual no pós mastectomia, mastectomia, e linfedema no pós-operatório de mastectomia, também utilizando livros clássicos sobre o tema. Este estudo não precisa ser validado pelo Comitê de Ética.
4. Desenvolvimento
4.1. Linfedema no membro superior pós-mastectomia
O sistema linfático é um constituinte do corpo humano que se relaciona intimamente com o sistema venoso, sendo responsável pelo controle da homeostase macromolecular, absorção de lipídios, controle dos fluídos teciduais e função imunológica. Sua principal finalidade é remover líquidos e proteínas dos espaços intersticiais. Rezende et al. (2011), explica que a remoção dos lipídios e proteínas só é permitida através da membrana capilar linfática, que tem maior permeabilidade que a membrana capilar sanguínea, consequentemente, a falência do sistema linfático, resultará no surgimento de linfedema.
O linfedema decorrente do pós-operatório de mastectomia poderá surgir a qualquer momento, porém, de acordo com Carvalho e Azevedo (2007), sua maior incidência é após seis meses de cirurgia. Depois de instalado, o linfedema pode ser estabilizado, mas não curado. (Leal et al., 2011).
Rezende et al. (2008), menciona que o linfedema é a complicação mais comum do pós mastectomia, e suas complicações afetam a qualidade de vida das pacientes, no qual, cerca de 15 a 20% das sobreviventes do câncer mamário, convivem com algum desconforto ou diminuição da capacidade funcional dos membros superiores.
Os sintomas do linfedema que se associam ao incômodo estão relacionados com o aumento de volume do membro, alterações sensitivas, diminuição na amplitude do movimento (ADM) do membro homolateral, predisposição a infecções sistêmicas e locais, alterações na pele e rigidez. Comumente, decorrente destes sintomas ainda desenvolvem redução da auto-estima, problemas com a imagem corporal e aceitabilidade social. (Barros et al., 2013).
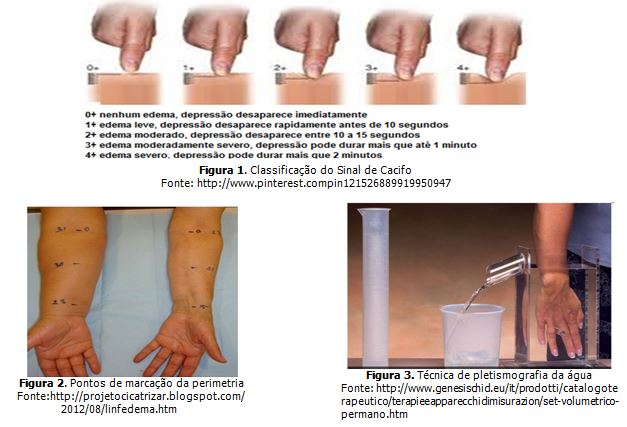
De acordo com Bergmann, Mattos e Koifman (2004) o linfedema pode ser diagnosticado com a anamnese e/ou pelo exame físico. Na anamnese o diagnostico é subjetivo, realizado através de informações passadas pelo paciente. No exame físico o linfedema pode ser diagnosticado pela inspeção, palpação e técnicas específicas. As técnicas específicas principais realizadas são: sinal de cacifo, perimetria e pletismografia da água. O Sinal de cacifo consiste em uma pressão realizada com o polegar na área afetada por dez segundos, se formar uma depressão após a retirada do dedo do local, o edema está confirmado, e poderá ser classificado de 0+ a 4+ (Figura 1) de acordo com o tempo que a cavidade formada desaparecerá, sendo 0+ nenhuma presença de edema e 4+ edema severo (Coelho, 2004). A perimetria é uma técnica realizada através da medida da circunferência de certos pontos de ambos os membros, verificando a diferença entre eles (Figura 2), com isso o linfedema pode ser classificado como leve, quando a diferença for inferior a 3 cm, moderado de 3 a 5 cm e intenso quando a diferença ultrapassar 5 cm (Carvalho; Azevedo, 2007). Na pletismografia da água, o linfedema é constatado pelo deslocamento da água, esta técnica é realizada imergindo o membro dentro de um cilindro com água e verificando a quantidade de água movida dentro do cilindro (Figura 3).
4.2. Drenagem linfática manual no pós-operatório de mastectomia
A DLM foi desenvolvida em 1936, pelo biólogo dinamarquês Emil Vodder e sua esposa Estrid Vodder, a partir de técnicas de massagem, realizadas em pacientes que apresentavam aumento dos linfonodos na região cervical devido ao quadro gripal crônico. Notou-se que a realização de alguns movimentos nesta região resultava na melhora do quadro, amplificando a técnica da DLM com a orientação do sentido do sistema linfático. Logo após a publicação da técnica, outros estudiosos complementaram e descreveram outras manobras, somando a este conceito (Godoy; Godoy, 2004).
Atualmente, a DLM é realizada principalmente, de acordo com duas técnicas: a de Leduc e a de Vodder. Vodder propõe quatro tipos de movimentos sendo eles: círculos fixos, movimentos de bombeamento, movimento do "doador", movimentos giratório ou de rotação. Já Leduc preconiza cinco movimentos: drenagem dos linfonodos, círculo com os dedos, círculo com o polegar, movimentos combinados (polegar e dedos), pressão em bracelete. Contudo, ambas as técnicas são realizadas obedecendo ao trajeto do sistema linfático e executadas de maneira suave, lenta, rítmica, superficial e com as mãos. (Guirro e Guirro, 2004, p. 75).
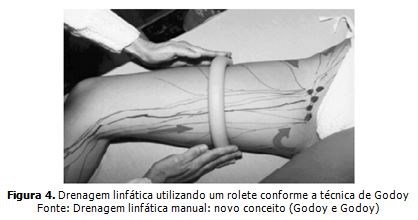
Para a redução de grandes linfedemas, em 1999, Godoy descreve uma nova técnica, realizada com a utilização de um rolete que favorece e exerce uma pressão externa sobre maior área da pele acompanhando o sentido do fluxo dos vasos linfáticos, observado na figura 4 (Godoy; Godoy, 2004)
Independente da técnica a ser realizada, as manobras jamais deveram ser executadas de forma rápida e forte, respeitando a pressão externa máxima de 40 mmHg, promovendo um diferencial de pressão entre as extremidades a fim de favorecer o deslocamento do fluído abarcado no interstício, objetivando repor na corrente sanguínea.
No tratamento do câncer de mama a DLM tem um papel muito importante, sendo responsável por reduzir o volume do membro superior afetado, gerado pelo esvaziamento de gânglios linfáticos axilares, melhorando, por conseguinte a estética, a funcionalidade e promovendo o bem estar do paciente, comprometidos devido à instalação do linfedema. (Da Luz; Lima, 2011; Leal et al., 2011).
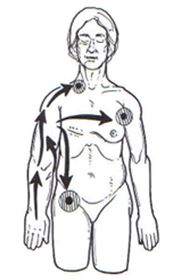
De acordo com Leal et al.(2011), e Meirelles et al.(2006), a DLM, no pós operatório de mastectomia, é realizada primeiramente pelo processo de desobstrução dos gânglios linfáticos do pescoço, membro superior contralateral a cirurgia e inguinal, seguido de manobras que transportará a linfa dos pré- coletores aos coletores linfáticos, na região do abdome inferior e superior, e membros superiores (Figura 5).
O tratamento da DLM em pacientes mastectomizadas pode ser empregado tanto na fase intensiva quanto na fase de manutenção. A fase intensiva tem duração de acordo com a gravidade do caso, e pode variar de três semanas até meses, sendo finalizada quando se adquire a redução máxima do volume do membro (parcial e total). Já a fase de manutenção, tem inicio logo após o fim da fase intensiva, e objetiva manter no máximo de tempo as reduções conseguidas. (Leal et al., 2011).
Figura 5. Sentido do fluxo da DLM realizada em pacientes mastectomizadas
Fonte: www.fisioonco.com.br/drenagem-linfatica-manual-especializada
5. Discussão
Conforme o presente estudo foi possível constatar que, ainda, pacientes pós mastectomizadas desconhecem a DLM ou não tem conhecimento da sua real importância como tratamento no pós-operatório, e também é pouco utilizada por profissionais como método terapêutico.
A principal consequência do linfedema é o aumento do membro homolateral à cirurgia, que frequentemente desfigura a imagem corporal, resultando em alterações emocionais e sociais, além de prejudicar a percepção da sexualidade.
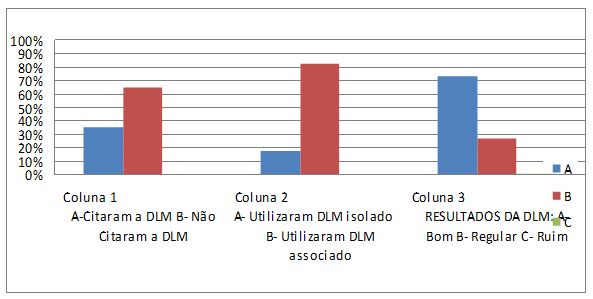
Os estudos que abordaram a DLM como tratamentos pós-operatórios observaram em sua maioria, bons resultados, sendo utilizado de forma associada ou isolada, não obtendo resultados que abordassem a DLM de forma negativa, como demonstrado no Gráfico 1. Em consequência primária, a técnica contribuiu para diminuição de linfedema, diminuição de dor e melhora da hidratação da pele. Como consequência secundária, cooperou para o aumento da ADM do ombro homolateral a cirurgia, volta às atividades de vida diária, e melhora da auto-imagem e imagem corporal.
Gráfico 1. Coluna 1 demonstra a quantidade de artigos pesquisados que citam ou não a DLM como tratamento da mastectomia.
Coluna 2 demonstra os artigos que utilizaram a DLM de forma isolada ou associada. Coluna 3 demonstra os resultados obtidos com a DLM
O tratamento realizado na primeira semana se faz de extrema importância, porque reduz significativamente o linfedema, ajudando no controle da fase secundária. Os resultados obtidos após esse período podem ser menos satisfatórios, com efeito de manutenção da redução já conseguida anteriormente. Acredita-se que melhores resultados são conseguidos logo na primeira semana após a cirurgia do câncer mamário, quando aparecem os primeiros sinais do linfedema. (Leal et al., 2011a, 2009b).
A incidência do linfedema depende de alguns fatores como: extensão da cirurgia, alto índice de massa corpórea, Hipertensão Arterial Sistêmica (HAS), uso excessivo do membro, história de inflamação ou infecção, exposição a temperatura altas, alterações circulatórias sanguíneas arterial e venosa. (Barros et al., 2013).
Observou-se que o tratamento tardio, tem melhores resultados quando a DLM é associada a outras técnicas. A utilização de alongamentos, auto massagem e orientações domiciliares são os métodos associados mais utilizados. Estas condutas acrescentam outros objetivos, como por exemplo, a melhora da funcionalidade do membro, cuidado com a pele, acentuando os efeitos obtidos pela DLM e melhora da qualidade de vida.
De acordo com Meirelles et al. (2006), os bons resultados da diminuição do linfedema dependem tanto do terapeuta em realizar um bom trabalho quanto do grau do linfedema e a colaboração do paciente em realizar corretamente as orientações recebidas para o cuidado com o membro homolateral a cirurgia.
A DLM é uma técnica realizada superficial a pele, através de movimentos rítmicos, suaves e lentos no sentido da linfa, drenado somente o líquido intersticial. Tacani, Tacani e Liebano (2011) descrevem que a pressão exercida sobre a pele durante as manobras não deve ultrapassar a 40 mmHg e que jamais poderá ser realizada com movimentos rápidos e rigorosos, que resultem dor e lesões aos tecidos e ao paciente, pois a má aplicação da técnica pode acarretar danos ao sistema linfático, complicações como microvarizes e piora do fibroedema.
Os efeitos da DLM podem ser percebidos por meio da palpação no momento da realização das manobras, notando-se o amolecimento dos tecidos e a diminuição nas regiões proximais a área afetada. Da Luz e Lima (2011), explica que o primeiro passo é a evacuação que tem início com a desobstrução dos gânglios linfáticos do tronco e pescoço, seguido da captação que direciona a linfa dos pré-coletores aos coletores linfáticos.
Visto os efeitos e a importância da DLM, se fazem necessários mais estudos sobre os benefícios da técnica no pós-operatório de mastectomia, para um melhor conhecimento da população, e também de profissionais, para que mulheres mastectomizadas possam realizar esse tratamento, melhorando sua qualidade de vida.
6. Considerações finais
O câncer mamário é um problema estigmatizante, que deve ser diagnosticado e tratado o mais precocemente possível, em busca de afastar suas consequências. O linfedema é a principal complicação gerada no pós-operatório, e um problema enfrentado pela maior parte de mulheres mastectomizadas, gerando além do dano estético e prejuízo funcional do membro comprometido, alterações emocionais.
A DLM é de extrema relevância para a redução do linfedema, visto que age diretamente no sistema linfático eliminando o excesso de fluído do espaço intersticial, por isso sua utilização de forma isolada ou associada a outras técnicas, como: fisioterapia complexa descongestiva, compressão pneumática intermitente, bandagens e auto massagem, beneficiando pacientes pós mastectomia (Da Luz; Lima, 2011).
É perceptível à necessidade de novos estudos que abordem os benefícios bem como a importância desta técnica, para tratamento pós-operatório de mastectomia, visto que é crescente a incidência do câncer de mama, e a consequente complicação desagradável que atinge grande parte das mastectomizadas.
Diante deste estudo, conclui-se que, a DLM é um recurso fundamental para minimizar os efeitos negativos gerados pela insuficiência linfática, sendo de grande importância na fase inicial ou tardia do tratamento. Entretanto, foi possível constatar que a DLM ainda é pouco reconhecida, por pessoas mastectomizadas, como forma de tratamento básico inicial. Assim, sugerem-se estudos futuros que corroborem com os dados obtidos neste trabalho, com o objetivo de demonstrar a importância da DLM desde a fase inicial do pós-operatório de pacientes mastectomizadas até a fase tardia.
Bibliografia
-
Barros, V. M.; Panobianco, M. S.; de Almeida, A. M. e Guirro, E. C. O. (2013). Linfedema pós mastectomia: um protocolo de tratamento. Fisioter Pesq., v. 20, n. 2, p. 173-183, abr.
-
Begagnol, R. K. e Dias, A. S. (2009). Alterações funcionais em mulheres submetidas à cirurgia de mama com linfadenectomia axilar total. Revista Brasileira de Cancerologia, v. 56, n. 1, p. 25 – 33, nov.
-
Bergmann, A.; Mattos, I. E. e Koifman, R. J. (2004). Diagnóstico do linfedema: análise dos métodos empregados na avaliação de membro superior após linfadenectomia axilar para tratamento do câncer de mama, Revista Brasileira de Cancerologia, v. 50, n. 4, p. 311-320, set.
-
Borges, F. (2006). Modalidades Terapêuticas nas Disfunções Estéticas. São Paulo – SP: Phorte.
-
Carvalho, A. P. F. e de Azevedo, E. M. M. A. (2007). Fisioterapia aquático no tratamento do linfedema pós mastectomia, Femina, v. 35, n. 7, jul.
-
Coelho, E. B. (2004). Mecanismo de formação de edemas, Medicina, Ribeirão Preto, v. 50, p. 189-198, jul./dez.
-
Da Luz, N. D. e Lima, A. C. G. (2011). Recursos fisioterapêuticos em linfedema pós mastectomia: uma revisão de literatura. Fisioter Mov., Curitiba, v. 24, n. 1, p. 191-200, jan./mar.
-
De Godoy, J. M. P. e Godoy, M. F. G. (2004). Drenagem linfática manual: novo conceito, J VascBr, v. 3, n. 1, p. 77-80, mar.
-
De Rezende, L. F.; Pedras, F. V.; Ramos, C. D. e Gurgel, M. S. C. (2011). Função linfática do membro superior no pré-operatório de câncer de mama. Ver Assoc Med., v. 57, n. 5, p. 540-544, jul.
-
De Rezende, L. F.; Pedras, F.V.; Ramos, C. D. e Gurgel, M. S. C. (2011). Avaliação das compensações linfáticas no pós-operatório de câncer de mama com dissecação axilar através da linfocintilografia, J Vasc Bras., Campinas, v.7, n.4, p.370-375, jul.
-
Leal, N. F. B. S.; Dias, L. A. R.; Carrara, H. H. A. e Ferreira, C. H. J. (2011). Linfedema pós-câncer de mama: comparação de duas técnicas fisioterapêuticas – estudo piloto. Fisioter Mov., Curitiba, v. 24, n. 4, p. 647-654, out/dez.
-
Meirelles, M. C. C. C.; Mamede, M. V.; Souza, L. e Panobianco, M. S. (2006). Avaliação de técnicas fisioterapêuticas no tratamento do linfedema pós cirurgia de mama em mulheres, RevBrasFisioter., São Carlos, v. 10, n. 4, p. 393-399, set.
-
Sobreira, F. A. (2006). A importância da terapia física complexa no tratamento do linfedema. http://portalbiocursos.com.br/ohs/data/docs/19/37_-_A_importYncia_da_Terapia_FYsica_Complexa_no_tratamento_do_linfedema.pdf
-
Tacani, R. E.; Tacani, P. M. e Liebano, R. E. (2011). Intervenção fisioterapêutica nas sequelas de drenagem linfática manual iatrogênica: relato de caso. Fisioterapia e Pesquisa, São Paulo, v. 18, n. 2, p. 188-94, abr/jun.
-
Valinote, S. P. A.; Junio, R. F.; Martins, K. A.; Pereira, A. C.; Pereira, C. E. e Martins, E. (2013). Alterações venosas e linfáticas após linfadenectomia axilar no tratamento do câncer de mama. RevBrasGinecol Obstet., v. 35, n. 4, p. 171-7, nov/abr.